Diagnose der Multiplen Sklerose

Dabei ist gerade bei MS eine frühzeitige Diagnose wichtig, um den Krankheitsverlauf durch eine Therapie und angepasstes Alltagsverhalten positiv beeinflussen zu können. Hier erfährst du, welche Untersuchungen notwendig sind, um andere Krankheiten auszuschließen und einen sicheren Befund zu erstellen.
Wie stellt man MS fest?
Es ist nicht einfach, die Diagnose Multiple Sklerose zu stellen, da es keinen speziellen Test dafür gibt. Daher kann nur ein Neurologe die Krankheit diagnostizieren. Die Fachärztin oder der Facharzt schließt dabei andere Krankheiten aus, die identische Symptome aufweisen können. Dazu gehören z. B. Entzündungen der Blutgefäße, Gefäß- und Stoffwechselerkrankungen, Borreliose, HIV und eine Gehirnentzündung.1,2
Empfehlenswerte Untersuchungen bei MS schließen ein:3
- Neurologische Untersuchung
- Elektroenzephalografie (EEG)
- Magnetresonanztomografie (MRT)
- Untersuchung des Blutes
- Untersuchung des Nervenwassers (Lumbalpunktion)
Die neurologische Untersuchung

Von Kopf bis Fuß – dein Nervensystem unter der Lupe
Die Ärztin oder der Arzt kann anhand von verschiedenen neurologischen Untersuchungsmethoden erkennen, ob die Funktionen deines Nervensystems eingeschränkt sind – und dies auch dann, wenn die Krankheitsanzeichen der MS so gering sind, dass sie der Betroffene noch gar nicht wahrnimmt. Dabei spielt der Seitenvergleich eine besondere Rolle: Sind bestimmte Funktionen nur auf einer Körperseite eingeschränkt, können einige Erkrankungen ausgeschlossen werden. Das erhärtet den Verdacht auf Multiple Sklerose.4,5
Die Neurologin oder der Neurologe prüft folgende Funktionen:
- Kraft und Feinmotorik: Kannst du Ellenbogen und Knie beugen und strecken? Bestimmte Beuge- und Streckbewegungen zeigen, ob deine Muskelkraft vermindert ist oder eine Lähmung vorliegt. Manchmal weist auch eine gestörte Feinmotorik auf eine neurologisch bedingte Lähmung hin. Die Ärztin oder der Arzt prüft zudem Muskelumfang, Beweglichkeit und Muskelspannung.
- Sensibilität: Wie nimmst du Berührungen wahr? Die Ärztin oder der Arzt prüft dein Druck-, Schmerz-, Temperatur- und Vibrationsempfinden. Er untersucht auch deine Tiefensensibilität: Kannst du Reize aus dem Körperinnern richtig wahrnehmen?
- Weitere Sinneswahrnehmungen: Kannst du uneingeschränkt sehen, hören und riechen? Auch veränderte Augenbewegungen können auf MS hinweisen.
- Muskelreflexe: Wie stark sind deine Muskelreflexe? Wie fallen deine Reflexe im Seitenvergleich aus? Bei der Untersuchung klopft die Ärztin oder Arzt mit einem Reflexhammer auf Arme und Beine. Verstärkte Muskelreflexe weisen auf eine MS hin. Das gilt auch für den sogenannten Babinski-Reflex. Dabei bewegt sich die große Zehe des Untersuchten nach oben, wenn die Ärztin oder der Arzt über die Außenkante des Fußes streicht. Zudem wird der der Kniesehnenreflex (Patellarsehnenreflex) geprüft.
- Koordinationsfähigkeit: Wie gut kannst du Arme, Hände, Finger und Beine koordinieren?
- Gleichgewicht: Bist du beim Gehen unsicher? Dein Gangbild wird auch bei geschlossenen Augen geprüft.
- Sprechen: Hast du eine raue Stimme? Ist deine Aussprache undeutlich, zittrig oder nasal? Kannst du Tonhöhe und Lautstärke gut kontrollieren? Auch eine verlangsamte Sprechgeschwindigkeit kann auf MS hinweisen.
- Schluckvermögen: Hast du eine Schluckstörung? Schlucken ist ein hochkomplexer Vorgang, an dem 25 Muskeln beteiligt sind. Dieser Ablauf kann bei MS gestört sein.
Das EEG: Wie gut leiten deine Nerven Reize weiter?

Um die Leitfähigkeit der Nerven zu prüfen, führt die Fachärztin oder der Facharzt elektrische Tests der Nervenbahnen durch. Mit Hilfe von Reizen ruft er gezielt evozierte Potentiale hervor – das sind elektrische Spannungen, die in den Nerven- und Muskelzellen auftreten, wenn von außen ein Reiz einwirkt. Diese Spannungen werden mit der Elektroenzephalografie (EEG) gemessen.6 Der Neurologe reizt z. B. das Auge durch Lichtblitze und misst die Zeitspanne, in der die Reize im Sehzentrum des Gehirns verarbeitet werden.
Je nach Reiz kann die Funktion dieser Nerven getestet werden:
- Sehnerven
- Hörnerven
- sensible Nerven
- motorische Nerven
Werden Reize verlangsamt weitergeleitet, ist dies ein Hinweis auf Multiple Sklerose. Da die Symptome bei MS oft unspezifisch sind, sind weitere Untersuchungen und Labortests notwendig, um eine sichere Diagnose zu stellen.
Mit dem MRT MS-Herde aufspüren
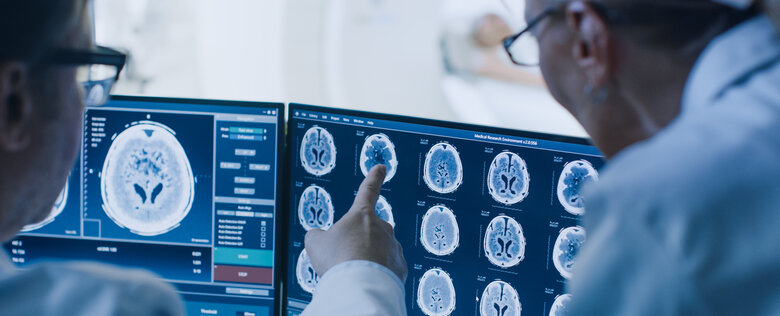
Eine Magnetresonanztomografie (MRT) oder auch Kernspintomografie ist ein bildgebendes Verfahren. Es bildet die Gewebestrukturen von Gehirn und Rückenmark in Schichten ab. Das Verfahren kommt ohne Strahlenbelastung aus, da es Magnetfelder und Radiowellen einsetzt. Anhand solcher Aufnahmen kann die Ärztin oder der Arzt sehen, ob bei dir MS-typische Entzündungsherde vorliegen.7
Diese Herde lassen sich auch dann erkennen, wenn sich die MS noch im Anfangsstadium befindet und der Betroffene selbst noch keine Krankheitsanzeichen hat. Eine MRT-Aufnahme macht neben den entzündlichen Veränderungen auch abgestorbene Nervenzellen bzw. vernarbtes Gewebe sichtbar.
Um die entzündlichen Herde sichtbar zu machen, kann es notwendig sein, ein Kontrastmittel (Gadolinium) zu verabreichen. Dieses reichert sich dann in den aktiven MS-Herden an.
Die Blutuntersuchung: MS-Anzeichen im Blut
Bei Verdacht auf Multiple Sklerose ist der Nachweis bestimmter Blutwerte notwendig, um andere Krankheiten mit den gleichen Symptomen auszuschließen (Differenzialdiagnose). Bis heute steht Ärzten kein Bluttest zur Verfügung, der eine MS nachweisen kann. Die üblichen Blutwerte verändern sich durch eine MS-Erkrankung nicht – dazu gehören Leber- und Nierenwerte und die Entzündungsmarker.8
Forscher arbeiten jedoch an einem Bluttest, der die Diagnose schneller und einfacher macht. Sie haben im Blut von Betroffenen, die gerade einen MS-Schub erleiden, einen Biomarker für MS gefunden – sogenannte Autoantikörper. Dies sind Antikörper, die körpereigenes Gewebe angreifen. Die Autoantikörper bei MS-Betroffenen richten sich gegen das körpereigene Protein alpha-Fodrin.
In diesem Bluttest sehen Mediziner einen besonderen Fortschritt bei der Diagnose von Multiple Sklerose. Denn derzeit kann nur ein Viertel der Krankheitsschübe diagnostiziert und anschließend behandelt werden.
Nach einem MS-Schub verschwinden allerdings diese spezifischen Autoantikörper meistens aus dem Blut, so dass die Erkrankung mit diesem Test nur während eines Schubes sicher diagnostiziert werden kann. Der Test befindet sich derzeit noch in der Entwicklung.
Die Lumbalpunktion: Die Diagnose sichern
Für einen gesicherten Befund der Multiple Sklerose ist die Untersuchung des Liquors wichtig – also des Nervenwassers, das Gehirn und Rückenmark umfließt. Um Nervenwasser zu gewinnen, führt die Ärztin oder der Arzt eine sogenannte Lumbalpunktion durch.9
Warum wird bei Verdacht auf MS das Nervenwasser untersucht?
Der Liquor ist in ständigem Austausch mit der Flüssigkeit, die sich zwischen den Gehirnzellen im Gewebe befindet. Eine Untersuchung des Liquors kann daher Aufschluss über krankhafte Veränderungen im Gehirngewebe geben. So findet sich bei rund 90 Prozent der MS-Betroffenen ein ganz bestimmtes Muster an Antikörper und Eiweißen. Einige Eiweiße können bei MS auf Entzündungsherde hinweisen. Neben bestimmten Antikörpern können bei Multiple Sklerose auch Zellen des Immunsystems vermehrt auftreten.
Was muss die Ärztin oder der Arzt vor der Lumbalpunktion wissen?
Vor der Untersuchung prüft die Ärztin oder der Arzt, ob die Blutgerinnung normal ist. Teile ihm unbedingt mit, wenn du Medikamente einnimmst, die die Blutgerinnung fördern oder hemmen. Nur so ist es möglich, Blutungen vorzubeugen, die die Nerven im Bereich der Einstichstelle schädigen könnten.
Hattest du bereits eine Lumbalpunktion? Informiere deine Ärztin oder deinen Arzt, falls es bei der vorangegangenen Nervenwasserentnahme Besonderheiten gegeben hat.
Teile deiner Ärztin oder deinem Arzt mit, wenn du eine Wirbelsäulenverletzung oder -operation hattest oder Verschleißerscheinungen an der Wirbelsäule vorliegen. Denn Verwachsungen und Vernarbungen können das Einführen der Nadel erschweren oder sogar unmöglich machen.
Liegt ein Hirntumor vor? Hattest du bereits früher eine Erkrankung des Gehirns? Informiere Deinen Neurologen auch über vorliegende Erkrankungen, die mit einem erhöhten Hirndruck einhergehen.
Wie funktioniert die Entnahme von Nervenwasser?
Die Lumbalpunktion wird im Sitzen oder Liegen durchgeführt. Zunächst findet eine örtliche Betäubung statt, und die Einstichstelle wird desinfiziert. Anschließend sucht die Ärztin oder der Arzt eine Stelle zwischen zwei Wirbelkörpern der Lendenwirbelsäule. In Höhe des zweiten/dritten oder des dritten/vierten Lendenwirbels schiebt er eine spezielle Hohlnadel bis in den Wirbelkanal vor. Dann entnimmt er eine kleine Menge Nervenwasser aus dem Rückenmarkskanal. Mit dem Nervenwasser wird auch eine aktuelle Blutprobe ins Labor geschickt, da die Liquor-Werte nur in Zusammenhang mit den Blutwerten richtig beurteilt werden können.
Ist eine Lumbalpunktion bei MS gefährlich?
Die Lumbalpunktion ist ein Routine-Eingriff. Entgegen häufigen Ängsten kann es bei einer fachgerechten Durchführung nicht zu einer Verletzung des Rückenmarks kommen. Der Grund: Das Rückenmark endet bei Erwachsenen bereits in Höhe des ersten Lendenwirbelkörpers – also oberhalb der Stelle, an der die Nadel in den Wirbelkanal eingeführt wird.
Kann eine Lumbalpunktion Schmerzen verursachen?
Die Lumbalpunktion dauert nur wenige Minuten und ist oft nicht unangenehmer als eine Blutabnahme. Vereinzelt kommt es zu einem kurzen Schmerz, wenn die Nadel Nervenfasern streift. Im Anschluss an die Untersuchung kann das sogenannte postpunktionelle Syndrom auftreten. Dabei kommt es zu Kopfschmerzen und Übelkeit. Ursache ist der Verlust von Nervenwasser: Neben der entnommenen Menge Nervenwasser sickert durch die kleine Verletzung auch im Anschluss an die Lumbalpunktion noch ein wenig Liquor ins Gewebe nach, so dass ein vorübergehender "Mangel" entsteht. Da die Flüssigkeit jedoch rasch wieder nachgebildet wird, lassen die Kopfschmerzen oft nach einigen Stunden, spätestens aber nach einigen Tagen nach.
Ob die Lumbalpunktion ambulant oder stationär erfolgt, hängt von deinem gesundheitlichen Allgemeinzustand ab.
Tipp:
Du kannst das Risiko von Nebenwirkungen senken, indem du nach der Punktion für einige Stunden ruhig und möglichst flach auf dem Rücken liegen bleibst und ausreichend trinkst.
Die Diagnose von Multiple Sklerose im Kinder- und Jugendalter

Multiple Sklerose wird immer häufiger bei Kindern und Jugendlichen diagnostiziert.10 MS beginnt in rund 3 bis 5 Prozent aller Fälle bereits vor dem 17. Lebensjahr und wird dann als pädiatrische MS bezeichnet.11 Bei vielen Menschen mit MS wird zudem vermutet, dass sie schon in ihrer Kinder- und Jugendzeit betroffen waren, die Erkrankung jedoch erst im Erwachsenenalter erkannt wurde.
Für Kinder- und Jugendliche ist der schubförmige Multiple Sklerose-Verlauf typisch. Allerdings haben sie einen anderen Krankheitsverlauf als Erwachsene. Sie weisen eine höhere Schubrate auf als Erwachsene mit MS, und in ihrem MRT sind mehr Entzündungsherde zu sehen. Die Krankheitsanzeichen gehen jedoch bei Kindern und Jugendlichen schneller und vollständiger zurück als bei erwachsenen Betroffenen.12 Die Besonderheit bei Jugendlichen: Sie bekommen beim ersten Schub meistens nur ein charakteristisches MS-Symptom.13
Referenzen:
- https://www.dmsg.de/multiple-sklerose-infos/was-ist-ms/ (Zuletzt abgerufen am 28.01.2022)
- https://www.neurologen-und-psychiater-im-netz.org/neurologie/erkrankungen/multiple-sklerose-ms/diagnostik (Zuletzt abgerufen am 28.01.2022)
- https://www.onmeda.de/krankheiten/multiple-sklerose-id200526/ (Zuletzt abgerufen am 28.01.2022)
- https://www.gesundheitsinformation.de/was-passiert-bei-einer-neurologischen-untersuchung.html (Zuletzt abgerufen am 28.01.2022)
- https://www.dmsg.de/dokumentearchiv/ebook_triasdmsg_neues_impressum.pdf, S.72f. (Zuletzt abgerufen am 28.01.2022)
- Ebd. S. 77f
- Ebd. S.81f.
- https://www.gesundheitsforschung-bmbf.de/de/bluttest-statt-tomographie.php (Zuletzt abgerufen am 28.01.2022)
- https://www.netdoktor.de/diagnostik/lumbalpunktion/ (Zuletzt abgerufen am 28.01.2022)
- https://www.kinderaerzte-im-netz.de/krankheiten/multiple-sklerose/ (Zuletzt abgerufen am 28.01.2022)
- https://www.bayerisches-aerzteblatt.de/fileadmin/aerzteblatt/ausgaben/2017/05/einzelpdf/BAB_5_2017_200_205.pdf, 1. Absatz (Zuletzt abgerufen am 28.01.2022)
- Ebd. 2. Absatz
- https://www.kinderaerzte-im-netz.de/krankheiten/multiple-sklerose/ (Zuletzt abgerufen am 28.01.2022)